دکتر مهروز ملک، رادیولوژیست
عضو هیأت علمی دانشگاه تهران
تعریف:
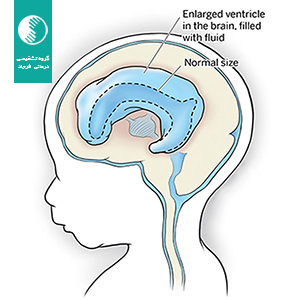
هیدروسفالی جنین شامل طیفی از علل مختلف است كه نتیجه همه آنها اتساع بطن های مغزی می باشد. به كاربردن كلمه ونتریكولومگالی بر هیدروسفالی ارجحیت دارد زیرا بیانگر یك یافته غیر طبیعی سونوگرافیك می باشد. شایع ترین ابنورمالیتی مغزی مشاهده شده در
سونوگرافی ونتریکولومگالی است. صرف نظر از اتیولوژی آن، انسیدانس ونتریكولومگالی مادرزادی بین 5/1 تا 0.3 در هر 1000 تولد زنده در آمارهای مختلف می باشد.
علل ونتریكولومگالی جنین:
اتساع بطن های جنینی می تواند در نتیجه افزایش فشار مایع مغزی نخاعی اتفاق بیفتد (هیدروسفالی حقیقی) ناشی از انسداد مسیر CSF (هیدروسفالی انسدادی) و یا با شیوع كمتر ناشی از ترشح زیاد CSF یا نقص در فیلتره شدن جریان سربرواسپینال باشد.
ونتریكولومگالی هم چنین می تواند در نتیجه نمو تغییر یافته آرشیتكت اینتراكرانیال بدون افزایش فشار مایع اتفاق بیفتد. مثال بارز این نقص، "آژنزی كورپوس كالوزوم" می باشد كه در نتیجه آن به علت مسیر مخدوش شده فایبرهای ماده سفید در "
لوب اكسی پیتال"، بطن های مغزی در قسمت خلفی اتساع می یابند.
تشخیص سونوگرافیك ونتریكولومگالی جنین:
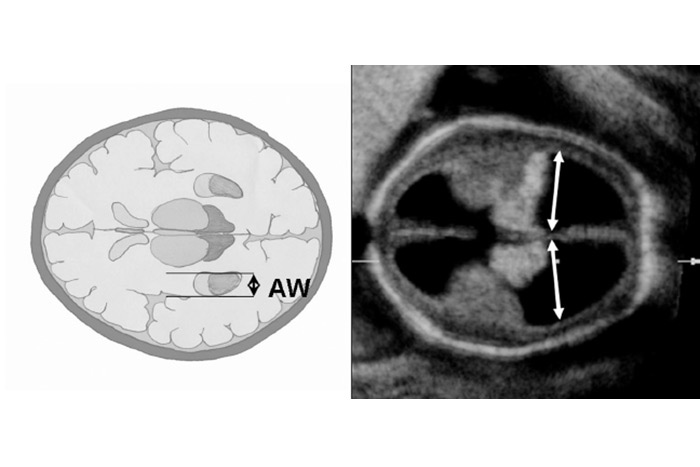
بررسی دیامتر عرضی آتریوم بطن های مغزی جزئی از سونوگرافی روتین جنین است.
بطن های طرفی باید در پلان آگزیال و در سطح شاخ های فرونتال و كاووم سپتوم پلوسیدوم اندازه گیری شده و كالیبر باید در سطح مارژین داخلی دیواره های مدیال و لترال در سطح" گلوموس كوروئید پلكسوس" و در محوری عمود بر محور طولی بطن های طرفی گذاشته شود.
دیامتر بطن های طرفی نرمال از هفته 22 جنینی به بعد ثابت می ماند. اندازه عرضی بطن های طرفی بالای 10 میلیمتر "ونتریكولومگالی" نام دارد؛ بین 10 تا 12 میلیمتر ونتریكولومگالی خفیف؛ بین 12 تا 15 میلیمتر ونتریكولومگالی متوسط و بیش از 15 میلیمتر ونتریكولومگالی شدید می باشد.
تشخیص علت ونتریكولومگالی جنین:
زمانی که تشخیص ونتریکولومگالی داده می شود، اقدامات زیرجهت تعیین پروگنوز و تعیین علت احتمالی ونتریکولومگالی جنین باید انجام شود:
1- از آنجاییکه پروگنوزجنینی که ونتریكولومگالی دارد شدیداً وابسته به آنومالی های همراه می باشد بررسی دقیق جنین از نظر آنومالی های همراه ترجیحاً در یك مركز ریفرال سونوگرافی جنین ضروری است. نوروسونوگرافی دقیق جنین ممكن است برحسب پرزانتاسیون جنین به روش"ترانس ابدومینال" با ترانس واژینال انجام شود.
2-
Fetal
MRI: در اكثر رفرانس ها توصیه شده است كه جنین با ونتریكولومگالی تحت انجام Fetal MRI قرار گیرد، زیرا بعضی از آنومالی های CNS در سونوگرافی ممكن است تشخیص داده نشود و زمان انجام آن بهتر است در هفته 32-30 انجام شود كه آنالیز ژیروس ها امكان پذیر شود.
3- سونوگرافی Follow up: برای بررسی پیشرفت ونتریكولومگالی و همچنین به این علت كه بعضی آنومالی ها با پیشرفت سن جنین خود را نشان می دهند باید انجام شود.( خصوصاً در 34-28 هفته جهت بررسی آنومالی هایی كه در سه ماهه دوم قابل بررسی نبودند).
4- غربالگری از نظر عفونت های جنینی: با توجه به اینكه از علل ونتریكولومگالی می تواند عفونت های جنینی باشد و با توجه به پتانسیل درمان، سادگی و ارزانی تست های آزمایشگاهی، بررسی سرم مادر از نظر CMV و" توكسوپلاسموز" باید انجام شود.
5- كاریوتایپ: با توجه به ارتباط ونتریكولومگالی با آنومالی های كروموزومی در بعضی رفرانس ها توصیه شده است.
در 13% موارد با توجه به محدودیت های سونوگرافی در بررسی آنومالی ممكن است ونتریكولومگالی ایزوله نباشد و یا در ونتریریكولومگالی خفیف ایزوله اكثراً پروگنوز خوب است و در مقالات متعدد حدود 12% (36% -3) ریسك تاخیر نورولوژیك را برای جنین ها تعیین كرده اند. همچنین هنوز ریسك افزایش یافته برای بیماری های نوروپسكولوژیك، در جنین های با ونتریكولومگالی خفیف ایزوله پیدا نشده است.
بررسی های انجام شده نشان می دهد كه ونتریكولومگالی خفیف ایزوله در جنین های پسر شایع تر است (7/1 برابر ) و در برخی مقالات گفته شده كه جنین های دختر با ونتریكولومگالی خفیف ایزوله، ریسك بیشتری برای تاخیر رشد نورولوژیك دارند.
در مقالات متعدد اختلافات معنی داری بین پروگنوز جنین های با ونتریكولومگالی یك طرفه و ونتریكولومگالی دو طرفه به دست نیامده است. همچنین اختلاف معنی داری بین پروگنوز جنین های با ونتریكولومگالی خفیف (mm 12-10) و متوسط (mm 15-12) به دست نیامده است.
همراهی با آنومالی های كروموزومی در جنین های با ونتریكولومگالی پیشرونده %22 و در ونتریكولومگالی غیر پیشرونده %1 می باشد.
علل ساختاری ونتریکولومگالی:
مشکلات ساختاری مغز در ونتریكولومگالی جنین در جدول شماره 1آمده اند.
جدول شماره1- مشکلات ساختاری مغزدر ونتریکولومگالی جنین
|
40%-30
|
تنگی آكوداكت
|
|
30%-25
|
مالفورماسیون كیاری تیپ II
|
|
10%-7
|
كمپلكس دندی واكر
|
|
30%- 20
|
دیس ژنری كالوزال
|
|
10%-5
|
علل دیگر
|
مشکلات ساختاری مغز در ونتریکولومگالی جنین
شایع ترین علت ساختاری ونتریكولومگالی جنین، تنگی آكوداكت می باشد كه عامل 40%-30 كل موارد ونتریكولومگالی است.
عفونت ها ( توكسوپلاسموزیس ، عفونت سیتومگالوویروس )، خونریزی و علل دیگر می توانند گلیوزیس ایجاد كرده و آكوداكت را مسدود كنند.
گاهی توبول های نابجای پوشیده شده از سلول های اپاندیمال در محل آكوداكت دیده می شوند (Aqueductal Forking). احتمال پاترن مولتی فاكتوریال وراثت در جنین می باشد ولی در 5% موارد توارث وابسته به جنس وجود دارد (احتمال تكرار 50% در جنین های مذكر) هیدروسفالی وابسته به x ناشی از موتاسیون ژن در X928 كه سازنده مولكول چسبنده سلولهای عصبی است می باشد.
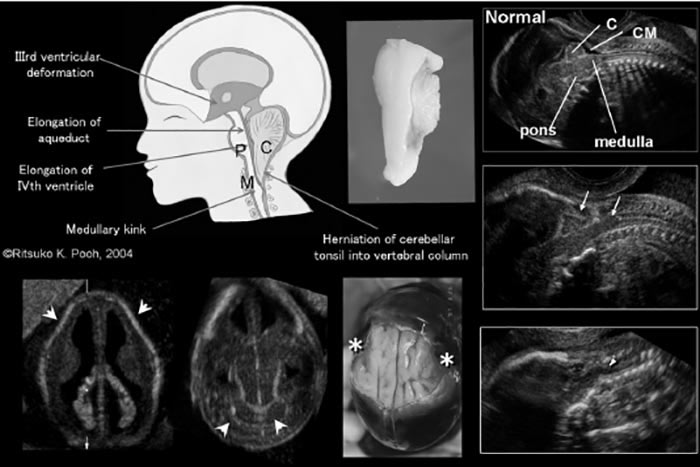
مالفورماسیون كیاری II یك ابنورمالیتی كمپلكس است كه از تجمع مالفورماسیون های ساقه مغز و مخچه همراه با ونتریكولومگالی و نقص های نخاع ایجاد می شود و مسئول 30%-25 همه موارد هیدروسفالی جنین می باشد.
مالفورماسیون كیاری تیپ II، نتیجه نهایی زنجیره ای از حوادث در مغز در حال رشد می باشد كه از نقص اولیه اسپینال شروع می شود.
نشت مایع CSF از محل نقص، باعث دكمپرس شدن و كلاپس كاویته های بطن می شود. عدم توانایی كاویته رومبنسفال در اتساع باعث ایجاد فوسای خلفی كوچك می شود كه در حقیقت توانایی جا دادن مخچه در حال رشد را ندارد. پس قسمت هایی از مخچه به طرف پایین به داخل فورامن مگنوم هرنیه شده، باعث انسداد خروجی های بطن چهارم، كشیده شدن و باریك شدن آكوداكت و اوبلیتره شدن سیسترنا مگنا، انسداد در سطح تنتوریوم دیسپلاستیك و در نتیجه ونتریكولومگالی می شود. (4)
كمپلكس دندی واكر طیفی از ابنورمالیتی های فوسای خلفی می باشد كه یافته كلیدی متغیر بودن شدت نقص در نمو ورمیس مخچه (از آژنزی كامل تا هیپوپلازی خفیف) می باشد.
در شدیدترین فرم، بطن چهارم شدیداً متسع بوده و مامبرانی كه سقف آن را می سازد، كیست فوسای خلفی بزرگ ایجاد می كند.
این كیست، تنتوریوم و سینوسهای وریدی را كه از آن عبور می كنند فشرده كرده و باعث انسداد مایع مغزی نخاعی و ونتریكولومگالی می شود.
كمپلكس دندی واكر مسئول %10-7 همه موارد ونتریكولومگالی جنینی می باشد.
آژنزی كورپوس كالوزوم، در نتیجه غیاب كامل یا نسبی فیبرهای ماده سفید كه از خط وسط بین دو نیمكره عبور می كنند و كورپوس كالوزوم را می سازند، ایجاد می شود. اتیولوژی ها هتروژن بوده ولی فاكتورهای ژنتیكی شناخته شده اند كه با آژنزی كامل یا نسبی كورپوس كالوزوم همراهی دارند.(6)
این آنومالی، تقریباً به طور ثابت، با دیلاتاسیون بطنی با درجات مختلف بدون افزایش فشار داخل بطنی همراهی دارد. ونتریكولومگالی در نتیجه نمو تغییر یافته آرشیتكت اینتراكرانیال بوده و از به هم خوردن نظم تركتهای ماده سفید در لوبهای اكسی پیتال ناشی می شود.
بنابراین وقتی كه ونتریكولومگالی تشخیص داده می شود لازم است كه آنومالی های اكستراكرانیال، مشكلات كروموزومی و عفونت ها رد شوند، هم چنین علت ونتریكولومگالی تشخیص داده شود. چون این فاكتورها برروی پروگنوز و مشاوره والدین تاثیر دارد، ونتریكولومگالی ایزوله ناشی از تنگی آكوداكت، بدترین پروگنوز را دارد. پروگنوز مالفورمایسون كیاری تیپ II به شدت دیس رافیسم نخاع بستگی داشته، معمولاً نقص های شدید حركتی واسفنكتری ایجاد می شود.
با وجود این مشكلات، بعد از عمل جراحی شانت گذاری 85%-75 كودكان، هوش طبیعی دارند.
پروگنوز جنین های با كمپلكس دندی واكر بد است، ولی كشنده نیست فقط دندی واكر واریانت ایزوله بیشترین شانس یك نوزاد نرمال را دارد گرچه كه ایجاد ونتریكولومگالی در جنین های دندی واكرواریانت ممكن است درپایان حاملگی و یا حتی بعد از تولد ایجاد شود.
در مورد جنین های با آژنزی كورپوس كالوزوم، پروگنوز خیلی متغیر است. آژنزی كورپوس كالوزوم ایزوله می تواند كاملاً بی علامت باشد و یا نقص های نورولوژیك تحت بالینی كه باتستهای خاص تشخیص داده می شوند داشته باشد.
آژنزی كورپوس كالوزوم می تواند با ابنورمالیتی های دیگر همراه بوده و یا جزئی از سندرم ها باشد كه پروگنوز وابسته به ابنورمالیتی های همراه می باشد.
گرچه شدت ونتریكولومگالی یك فاكتور پروگنوستیك می باشد ولی نقشی كمی در تشخیص علت ونتریكولومگالی دارد. آسیب مغزی ناشی از افزایش فشار CSF یك حادثه دیررس می باشد، از آنجایی كه ماده خاكستری در مراحل انتهایی درگیر می شود، بنابراین اندازه گیری ضخامت كورتكس مغزی، ماركر با ارزشی در تعیین شدت نقص نورولوژیك نمی باشد.فاكتور پروگنوستیك بعدی در جنین هیدروسفال، آنومالی های خارج از CNS است.
بررسی دقیق شكل بطن های جانبی و ابنورمالیتی های اینتراكرانیال در تشخیص علت مهم است. در تنگی آكوداكت، نمای سونوگرافیك به صورت دیلاتاسیون هر سه بطن بدون ابنورمالیتی دیگر ساختمان های مغزی می باشد؛ بنابراین ونتریكولومگالی ایزوله هم نامگذاری می شود
گاهی اتساع بطن سوم، كمتر است و اتساع بطن های طرفی بیشتر می باشد. سونوگرافی پره ناتال نمی تواند تنگی آكوداكت را تشخیص دهد ولی عدم مشاهده آنومالی ساختاری CNS می تواند نشانگر تشخیص باشد.
دیدن انگشت شست ابداكت می تواند مطرح كننده تشخیص طیف هیدروسفالی وابسته به X باشد.
در مالفورماسیون كیاری، ونتریكولومگالی نتیجه تغییر فلوی CSF در سطح پوستریور فوسای تنگ و كوچك كه با نقص ستون فقرات مرتبط است می باشد. نمای سونوگرافیك ونتریكولومگالی غیر اختصاصی است ولی در نمای آگزیال، فوسای خلفی كوچك است و مخچه نمای Banana sign را ثانویه به هزینه شدن به فورامن مگنوم نشان می دهد.
REFERENCES
1 Timor-Tritsch IE, Peisner DB, Raju S. Sonoembryology: an organ-oriented approach using a highfrequency vaginal probe. J Clin Ultrasound 1990; 18: 286–98.
2 Pooh RK. B-mode and Doppler studies of the abnormal fetus in the first trimester. In: Chervenak FA, Kurjak A (eds). Fetal medicine. Parthenon Publishing, Carnforth 1999; 46–51,
3 Timor-Tritsch IE, Monteagudo A. Transvaginal fetal neurosonography: standardization of the planes and sections by anatomic landmarks. Ultrasound Obstet Gynecol 1996; 8: 42–47.
4 Monteagudo A, ReussML, Timor-Tritsch IE. Imaging the fetal brain in the second and third trimesters using transvaginal sonography. Obstet Gynecol 1991; 77: 27–32.
5 Monteagudo A, Timor-Tritsch IE, Moomjy M. In utero detection of ventriculomegaly during the
second and third trimesters by transvaginal sonography. Ultrasound Obstet Gynecol 1994; 4: 193–98.
6 Monteagudo A, Timor-Tritsch IE. Development of fetal gyri, sulci and fissures: a transvaginal sonographic study. Ultrasound Obstet Gynecol 1997; 9: 222–28.
7 Pooh RK, Nakagawa Y,NagamachiN, Pooh KH,Nakagawa Y,Maeda K et al. Transvaginal sonographyof the fetal brain: detection of abnormal morphology and circulation. Croat Med J 1998; 39: 147–57.
8 Pooh RK, Maeda K, Pooh KH, Kurjak A. Sonographic assessment of the fetal brain morphology. Prenat Neonat Med 1999; 4: 18–38.
9 Pooh RK. Two-dimensional and three dimensional Doppler antiography in fetal brain circulation. In: Kurjak A (ed). Power Doppler in Obstetrics and Gynecology. Parthenon Publishing, Carnforth 1999;105–111.
10 Pooh RK, Pooh KH, Nakagawa Y, Nishida S, Ohno Y. Clinical application of three-dimensional ultrasound in fetal brain assessment. Croat Med J 2000; 41: 245–51.
11 Timor-Tritsch IE, Monteagudo A, Mayberry P. Three-dimensional ultrasound evaluation of the fetal brain: the three horn view. Ultrasound Obstet Gynecol 2000; 16: 302–306.
12 Monteagudo A, Timor-Tritsch IE, Mayberry P. Three-dimensional transvaginal neurosonography of the fetal brain: ‘navigating’ in the volume scan. Ultrasound Obstet Gynecol. 2000; 16: 307–13.
13 Pooh RK, Nagao Y, Pooh KH. Fetal neuroimaging by transvaginal 3D ultrasound andMRI. Ultrasound Rev Obstet Gynecol 2006; 6: 123–34.
14 Pooh RK, Pooh KH. Fetal neuroimaging with new technology. Ultrasound Review Obstet Gynecol 2002; 2: 178–81.
15 Blaas HG, Eik-Nes SH, Kiserud T, Berg S, Angelsen B, Olstad B. Three-dimensional imaging of the brain cavities in human embryos. Ultrasound Obstet Gynecol 1995; 5: 228–32. Fetal Neuroimaging 29
16 Blaas HG, Eik-Nes SH, Berg S, Torp H. In-vivo three-dimensional ultrasound reconstructions of embryos and early fetuses. Lancet 1998; 352: 1182–186.
17 Pooh RK. Fetal Brain Assessment by Three-Dimensional Ultrasound. In: Kurjak A, Kupesic S (eds). Clinical Application Of 3D Sonography. Carnforth, UK: Parthenon Publishing, 2000: 171–79.
18 Pooh RK, Pooh KH. Transvaginal 3D and Doppler ultrasonography of the fetal brain. Semin Perinatol 2001; 25: 38–43.
19 Pooh RK, Pooh KH. The assessment of fetal brain morphology and circulation by transvaginal 3D sonography and power Doppler. J Perinat Med 2002; 30: 48–56.
20 Endres LK, Cohen L. Reliability and validity of three-dimensional fetal brain volumes. J Ultrasound Med 2001; 20: 1265–69.
21 Roelfsema NM, Hop WC, Boito SM, Wladimiroff JW. Three-dimensional sonographic measurement of normal fetal brain volume during the second half of pregnancy. Am J Obstet Gynecol 2004; 190:275–80.
22 Pooh RK, Aono T. Transvaginal power Doppler angiography of the fetal brain. Ultrasound Obstet Gynecol 1996; 8: 417–21.
23 Pooh RK. Two-dimensional and three-dimensional Doppler angiography in fetal brain circulation. In: Kurjak A (ed). 3D Power Doppler in Obstetrics and Gynecology. Parthenon Publishing,Carnforth1999:10511
24 Pooh RK, Maeda K, Pooh KH. An Atlas of Fetal Central Nervous System Disease. Diagnosis and Management. Parthenon CRC Press, London, New York, 2003; 43–64.
25 Alagappan R, Browning PD, Laorr A, McGahan JP. Distal lateral ventricular atrium: reevaluation of normal range. Radiology 1994; 193: 405–408
26 Almog B, Gamzu R, Achiron R, Fainaru O, Zalel Y. Fetal lateral ventricular width: what should be its upper limit? A prospective cohort study and reanalysis of the current and previous data .JUltrasound Med 2003; 22: 39–43 .
27 Pooh RK, Pooh KH, Nakagawa Y, Maeda K, Fukui R, Aono T. Transvaginal Doppler assessment of fetal intracranial venous flow. Obstet Gynecol 1999; 93: 697–701.
28 Kelly EN, Allen VM, Seaward G, Windrim R, Ryan G. Mild ventriculomegaly in the fetus, natural history, associated findings and outcome of isolated mild ventriculomegaly: a literature review. Prenat
Diagn 2001; 21: 697–700.
29 Goldstein I, Copel JA, Makhoul IR. Mild cerebral ventriculomegaly in fetuses: characteristics and outcome. Fetal Diagn Ther 2005; 20: 281–84.
30 Pilu G, Falco P, Gabrielli S, Perolo A, Sandri F, Bovicelli L. The clinical significance of fetal isolated cerebral borderline ventriculomegaly: report of 31 cases and review of the literature. Ultrasound Obstet Gynecol 1999; 14: 320–26.
31 Signorelli M, TibertiA, ValseriatiD,Molin E, CerriV,GroliCet al.Width of the fetal lateral ventricular atrium between 10 and 12 mm: a simple variation of the norm? Ultrasound Obstet Gynecol 2004; 23:14–18.
32 Ouahba J, Luton D, Vuillard E, Garel C, Gressens P, Blanc N et al. Prenatal isolated mild ventriculomegaly: outcome in 167 cases. BJOG 2006; 113: 1072–1079.
33 Pooh RK, Pooh KH. Fetal Ventriculomegaly. J Ultrasound Obstet Gynecol 2007; 2: 40–46